救急外来で見逃してはいけないレッドフラッグをどう拾うか
このノートは研修医教育のための一般的整理であり、個別患者の診断・治療指示ではありません。緊急性が高い、判断に迷う、施設方針が関わる場合は上級医・専門科に相談してください。
クリニカルクエスチョン
救急外来で見逃してはいけないレッドフラッグをどう拾うか。
主訴別に命に関わる疾患を先に除外する思考法を学び、安心して軽症判断できるようにする。
まず結論
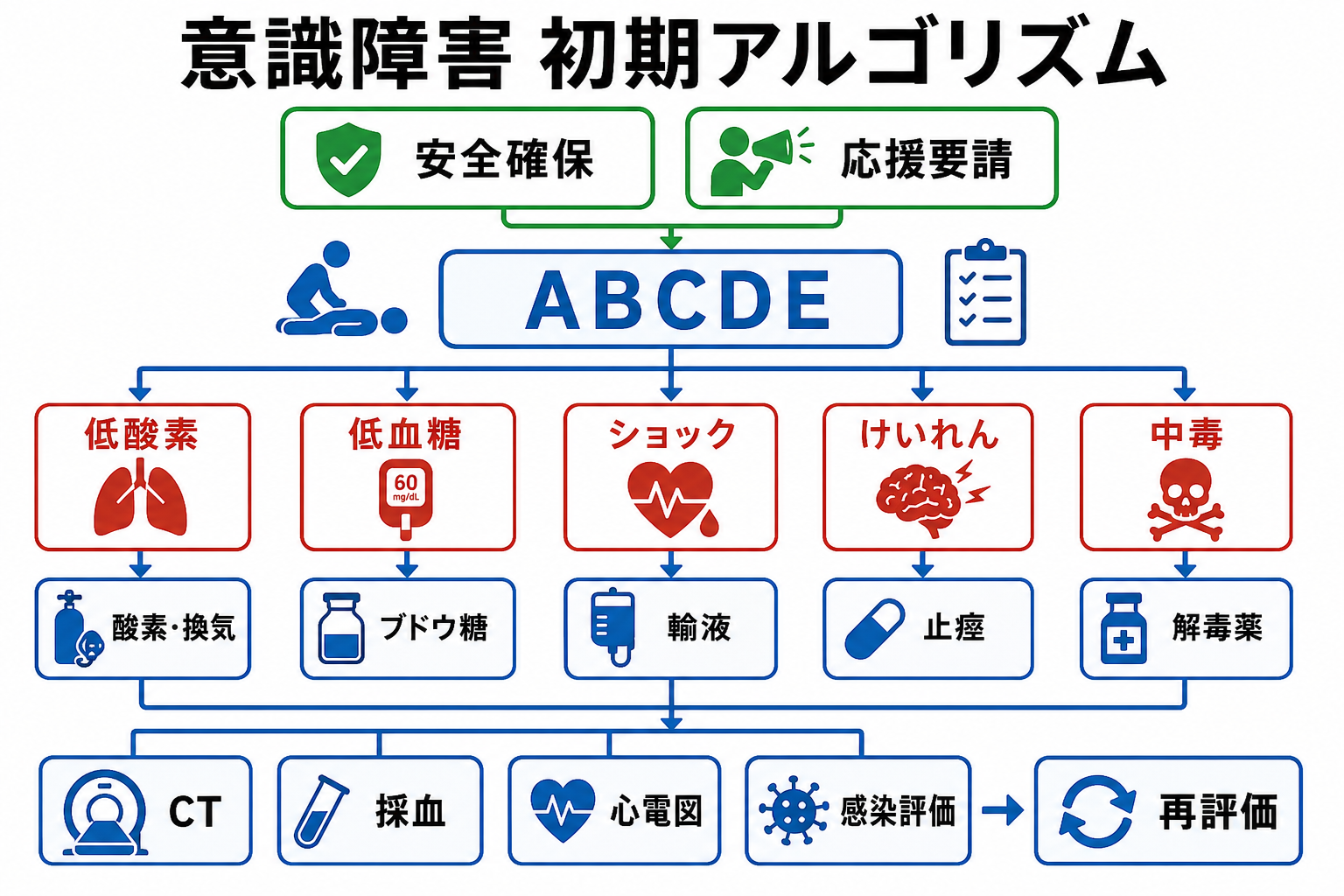
- 救急外来では、診断名を当てにいく前に「この患者は今すぐ死ぬ・不可逆な障害を残す可能性があるか」を先に判定する。第一歩は主訴ではなく、ABCDE、バイタル、意識、皮膚所見、疼痛の強さと経過である[1],[2]。
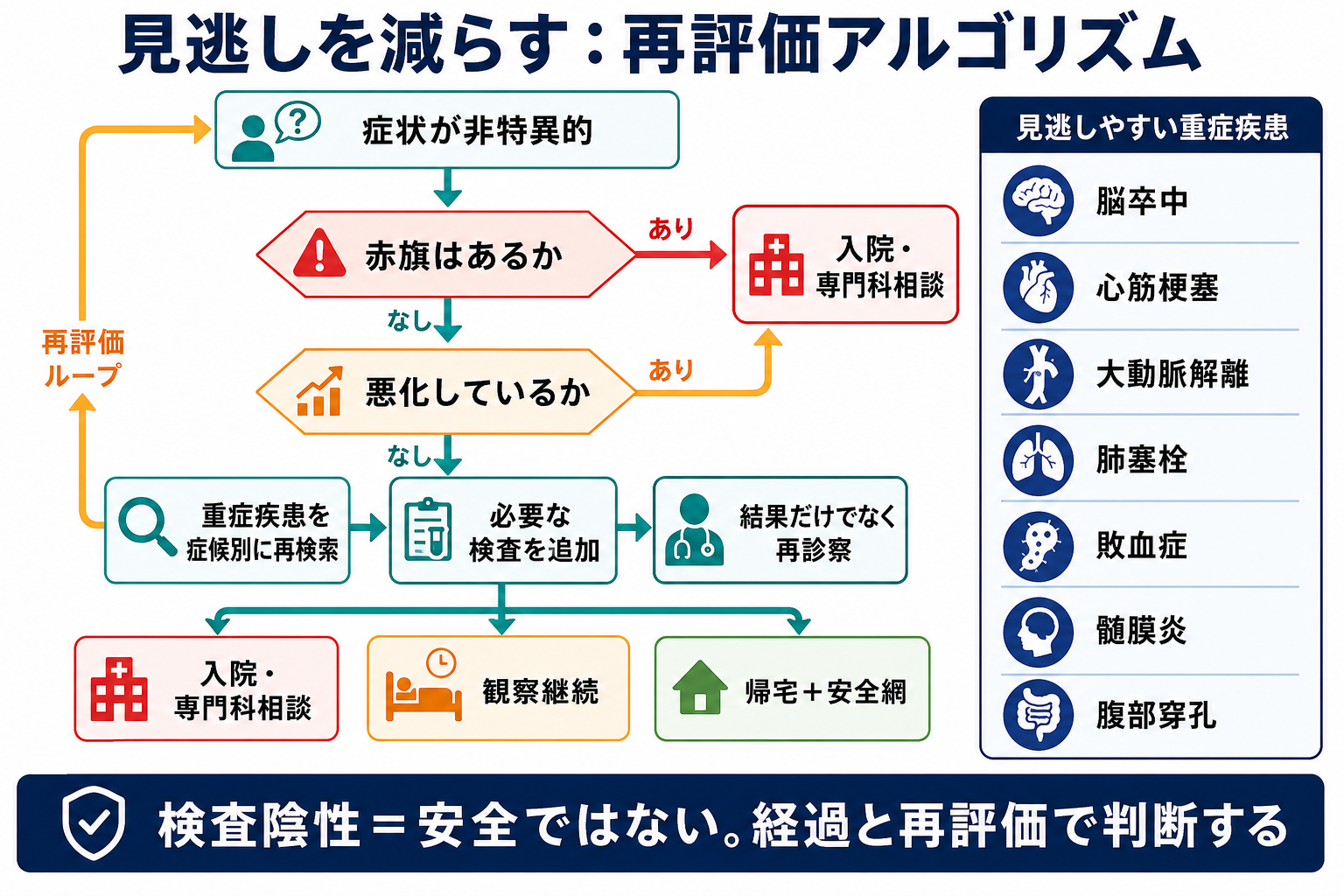
- レッドフラッグは「陽性なら重症」だけでなく、「陰性でも重症を否定できない」ことがある。検査陰性を安全宣言にせず、症状の経過、再診察、検査前確率を組み合わせる[2],[5]。
- 主訴別には、胸痛なら急性冠症候群・大動脈解離・肺塞栓、頭痛ならくも膜下出血・髄膜炎、腹痛なら虚血・穿孔・出血・妊娠関連疾患、呼吸困難なら気胸・肺塞栓・心不全・敗血症、意識障害なら低血糖・脳卒中・中毒を先に置く[4]-[9]。
- 異常バイタル、突然発症、最大強度まで急速に達する痛み、神経脱落、ショック、免疫不全、抗凝固薬内服、妊娠・産褥、高齢、再診・悪化例は、主訴を問わず上級医相談の閾値を下げる[1],[2],[4]。
- 「軽症そう」は最終判断であり、初診時の印象ではない。帰宅前にバイタル再測定、症状の再評価、検査結果と経過の照合、悪化時の再受診説明を行う[1],[2]。
判断の型
-
最初に生理学的破綻を拾う
見た目、会話、呼吸仕事量、末梢冷感、冷汗、皮膚色、意識、SpO2、呼吸数、脈拍、血圧、体温を確認する。ABCDEで異常があれば、主訴別鑑別より先に蘇生・モニター・応援要請を始める[1],[3]。 -
主訴から「見逃すと困る疾患リスト」を固定する
例として胸痛では「急性冠症候群、大動脈解離、肺塞栓、緊張性気胸」、頭痛では「くも膜下出血、髄膜炎、脳出血、静脈洞血栓症」を先に考える[5]-[8]。 -
レッドフラッグの有無を、問診・診察・検査で再確認する
突然発症、最悪の痛み、神経症状、失神、ショック、発熱と項部硬直、腹膜刺激、出血、妊娠可能性、抗凝固薬、免疫抑制、外傷、高齢、再診は、単独でも判断を引き上げる。 -
検査結果より経過を重く見る場面を意識する
初回心電図、初回トロポニン、単回CT、単回血液検査だけで早期疾患を否定しきれない場面がある。症状が持続・悪化するなら観察延長、再検、画像追加、上級医相談を検討する[5],[8]。 -
帰宅判断は「説明できる安全網」まで含めて完了する
何を否定しようとしたか、現時点で何が否定的か、どの症状ならすぐ戻るか、いつ・どこに再診するかを説明する。
初期対応
- 入口で重症感を拾う: 歩けるか、会話できるか、顔色、呼吸努力、冷汗、苦悶、意識変容を見て、重症感があれば診察室の順番を待たせない。
- ABCDEを短く回す: 気道、呼吸、循環、意識、全身露出を確認し、酸素、モニター、静脈路、血糖、12誘導心電図、採血、画像、応援要請を並行する[3]。
- バイタルは再測定する: 初回値が正常でも、鎮痛後、輸液後、待機中、帰宅前に変化を見る。特に呼吸数、SpO2、意識、尿量、末梢冷感は見落とされやすい。
- 敗血症を疑うなら早く動く: 感染が疑われ、循環不全、意識障害、呼吸不全、乳酸上昇などがあれば、培養、抗菌薬、輸液、昇圧薬の必要性を上級医と早期に確認する[4]。
- 日本での注意: 救急外来のトリアージ、救急救命士からの引き継ぎ、専門科コール、ICU入室、緊急画像、緊急内視鏡、緊急手術の運用は施設差が大きい。薬剤は国内添付文書、院内プロトコル、保険適用、投与経路を確認する。アナフィラキシーで使用するアドレナリン製剤など、同じ一般名でも製剤・濃度・適応の確認が必要である[10]。
鑑別・見逃し
| 優先度 | 疾患・状態 | 見逃さない理由 | 手がかり |
|---|---|---|---|
| 高 | 気道閉塞・呼吸不全 | 数分で心停止に進む | 喘鳴、努力呼吸、会話困難、SpO2低下、チアノーゼ、意識障害 |
| 高 | ショック | 代償期は血圧が保たれることがある | 冷汗、末梢冷感、頻脈、頻呼吸、意識変容、尿量低下、乳酸上昇 |
| 高 | 急性冠症候群 | 初期心電図や症状が典型的でないことがある | 胸部圧迫感、放散痛、冷汗、悪心、糖尿病・高齢、心電図変化、トロポニン[5] |
| 高 | 大動脈解離 | 誤って抗凝固・血栓溶解に進むと危険 | 突然の胸背部痛、移動する痛み、血圧左右差、神経症状、失神[6] |
| 高 | くも膜下出血 | 初期に神経所見が乏しいことがある | 突然発症、瞬時に最強、頸部痛、失神、労作中発症、神経脱落[7],[8] |
| 高 | 髄膜炎・脳炎 | 初期症状が非特異的 | 発熱、頭痛、項部硬直、意識変容、免疫不全、紫斑 |
| 高 | 敗血症 | 早期介入の遅れが転帰に影響する | 感染疑い、意識変容、低血圧、頻呼吸、乳酸上昇、乏尿[4] |
| 高 | 急性腹症 | 穿孔、虚血、出血は進行が速い | 腹膜刺激、持続増悪、ショック、血便、吐血、妊娠可能性、高齢[9] |
| 高 | 脳卒中 | 時間依存性治療の適応確認が必要 | FAST陽性、突然の片麻痺、構音障害、視野障害、失調、発症時刻不明 |
| 高 | 中毒・低血糖 | 問診だけでは隠れる | 意識障害、縮瞳/散瞳、発汗、けいれん、薬剤・アルコール、血糖異常 |
検査
| 検査 | 目的 | 注意点 |
|---|---|---|
| バイタル再測定 | 生理学的悪化を拾う | 正常値1回だけで軽症判断しない |
| 血糖 | 意識障害・けいれん・脱力の可逆的原因を拾う | 低血糖は診断と治療を並行する |
| 12誘導心電図 | ACS、不整脈、高K血症などを拾う | 胸痛・息切れ・失神・高齢の非典型症状で閾値を下げる[5] |
| トロポニン | 心筋障害の評価 | 発症早期は再検が必要なことがある。施設の高感度トロポニン運用に従う[5] |
| 血液ガス・乳酸 | ショック、低酸素、酸塩基異常、敗血症の評価 | 乳酸は単独で診断しないが、重症度と経過判断に使う[4] |
| 血算・生化学・凝固 | 感染、貧血、腎機能、電解質、出血リスクの把握 | 検査正常でも早期疾患や局所病変は否定できない |
| 妊娠反応 | 妊娠関連疾患、画像・薬剤選択の前提確認 | 妊娠可能年齢の腹痛・出血・失神では忘れない |
| CT・超音波・X線 | 出血、穿孔、肺炎、気胸、解離、尿路閉塞などの評価 | 画像の種類と造影可否は腎機能、妊娠、緊急度、施設運用で変わる |
| 髄液検査 | 髄膜炎・くも膜下出血の評価 | 頭蓋内圧亢進や凝固異常など禁忌を確認し、上級医と相談する |
治療・マネジメント
- 蘇生と診断を同時に進める: ABCDE異常、ショック、低酸素、意識障害では、鑑別が確定する前に酸素投与、モニター、静脈路、血糖補正、輸液、昇圧薬準備、専門科相談を並行する[3],[4]。
- 鎮痛は診断を遅らせるために我慢させない: 痛みの再評価ができる形で鎮痛し、鎮痛後の腹膜刺激、神経所見、バイタルを再確認する。
- 抗菌薬・抗凝固・血栓溶解・造影検査は「取り返しのつかない分岐」を意識する: 敗血症では遅れが問題になる一方、大動脈解離などでは抗血栓療法が害になりうる。迷う場合は上級医・専門科に早く相談する[4],[6]。
- 帰宅は処置ではなく計画: 退室前に再評価を記録し、悪化サイン、再受診先、再受診期限、家族・同伴者の有無を確認する。
- 日本での注意: 敗血症初期対応、アナフィラキシー対応、脳卒中ホットライン、循環器カテーテル、緊急内視鏡、緊急手術、精神科身体合併症対応は院内導線が転帰を左右する。薬剤の具体的投与量は添付文書と院内手順を確認し、研修医単独で判断しない[4],[10]。
図解

指導医に確認するポイント
- この主訴で最初に除外すべき「死ぬ疾患・障害を残す疾患」は何か。
- 今のバイタルと見た目は、帰宅判断に耐えるか。
- 初回検査が陰性でも再検・観察が必要な時間帯か。
- 造影CT、髄液検査、緊急内視鏡、緊急カテーテル、緊急手術、ICU相談の閾値はどこか。
- 帰宅させる場合、再受診の条件と期限を患者・家族に説明できているか。
患者説明
- 「現時点では、すぐに命に関わる病気を強く疑う所見は乏しいです。ただし、病気の初期には検査で出にくいことがあります。」
- 「痛みが強くなる、息苦しい、意識がぼんやりする、手足が動かしにくい、出血する、何度も吐く、水分が取れない、発熱や悪寒が続く場合は、早めに再受診してください。」
- 「不安が強い、家で様子を見る自信がない、家族が異常を感じる場合も、我慢せず受診してください。」
ピットフォール
- 若年、歩いて来院、会話可能、検査値が軽い、待合で落ち着いている、という印象だけで軽症と決める。
- 血圧だけを見てショックを否定する。頻脈、頻呼吸、冷汗、末梢冷感、意識変容を見落とす。
- 「胸痛ではない」ACS、「頭痛だけ」のSAH、「腹痛が軽い」腸管虚血、「発熱がない」敗血症を見落とす。
- 初回検査陰性を安全宣言にする。発症早期の心筋梗塞、SAH、虫垂炎、腸管虚血、肺塞栓では経過が重要になる。
- 鎮痛・解熱・制吐後に再診察しない。
- 帰宅時の悪化サインと再受診先を説明しない。
関連ノート
- 既存ノート未確認。作成候補: ショックを疑ったとき最初に何をするか
- 既存ノート未確認。作成候補: 意識障害を見たとき何を除外するか
- 既存ノート未確認。作成候補: 胸痛で急性冠症候群をどう除外するか
- 既存ノート未確認。作成候補: 突然の頭痛でくも膜下出血をどう拾うか
MOC更新候補
参考文献
[1] 総務省消防庁. 緊急度判定プロトコルver.3. https://www.fdma.go.jp/mission/enrichment/appropriate/appropriate002.html
[2] 日本救急医学会ほか監修. 緊急度判定支援システムJTAS2023ガイドブック. CiNii Books. https://ci.nii.ac.jp/ncid/BD01567297
[3] 日本蘇生協議会. JRC蘇生ガイドライン2020. https://www.jrc-cpr.org/jrc-guideline-2020/
[4] 日本救急医学会, 日本集中治療医学会. 日本版敗血症診療ガイドライン2024. https://www.jaam.jp/info/2024/info-20240228.html
[5] Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC Guideline for the Evaluation and Diagnosis of Chest Pain. Circulation. 2021. https://doi.org/10.1161/CIR.0000000000001029
[6] 日本循環器学会. 大動脈瘤・大動脈解離診療ガイドライン2020年改訂版. https://www.j-circ.or.jp/cms/wp-content/uploads/2020/07/JCS2020_Ogino.pdf
[7] 日本神経学会・日本頭痛学会・日本神経治療学会. 頭痛診療ガイドライン2021. https://www.neurology-jp.org/guidelinem/headache_medical_2021.html
[8] Perry JJ, Stiell IG, Sivilotti MLA, et al. Clinical decision rules to rule out subarachnoid hemorrhage for acute headache. JAMA. 2013. https://doi.org/10.1001/jama.2013.278018
[9] 小豆畑丈夫, 前田重信, 吉田雅博, 真弓俊彦. 急性腹症診療ガイドライン2015: 初期診療アルゴリズムが目指すもの. 日本腹部救急医学会雑誌. 2017. https://doi.org/10.11231/jaem.37.551
[10] 医薬品医療機器総合機構. 医療用医薬品情報検索(アドレナリン製剤などの添付文書確認). https://www.pmda.go.jp/PmdaSearch/iyakuSearch/
更新ログ
- 2026-04-27: 初版作成。