救急外来で病歴聴取が難しい患者から何を聞くべきか
このノートは研修医教育のための一般的整理であり、個別患者への診断・治療指示ではありません。緊急性が高い、判断に迷う、施設方針が関わる場合は上級医・救急担当医に相談してください。
クリニカルクエスチョン
救急外来で、意識障害、疼痛、呼吸困難、認知症、せん妄、言語障害、酩酊、パニック、重症感などのために病歴聴取が難しい患者から、最初に何を聞くべきか。
まず結論
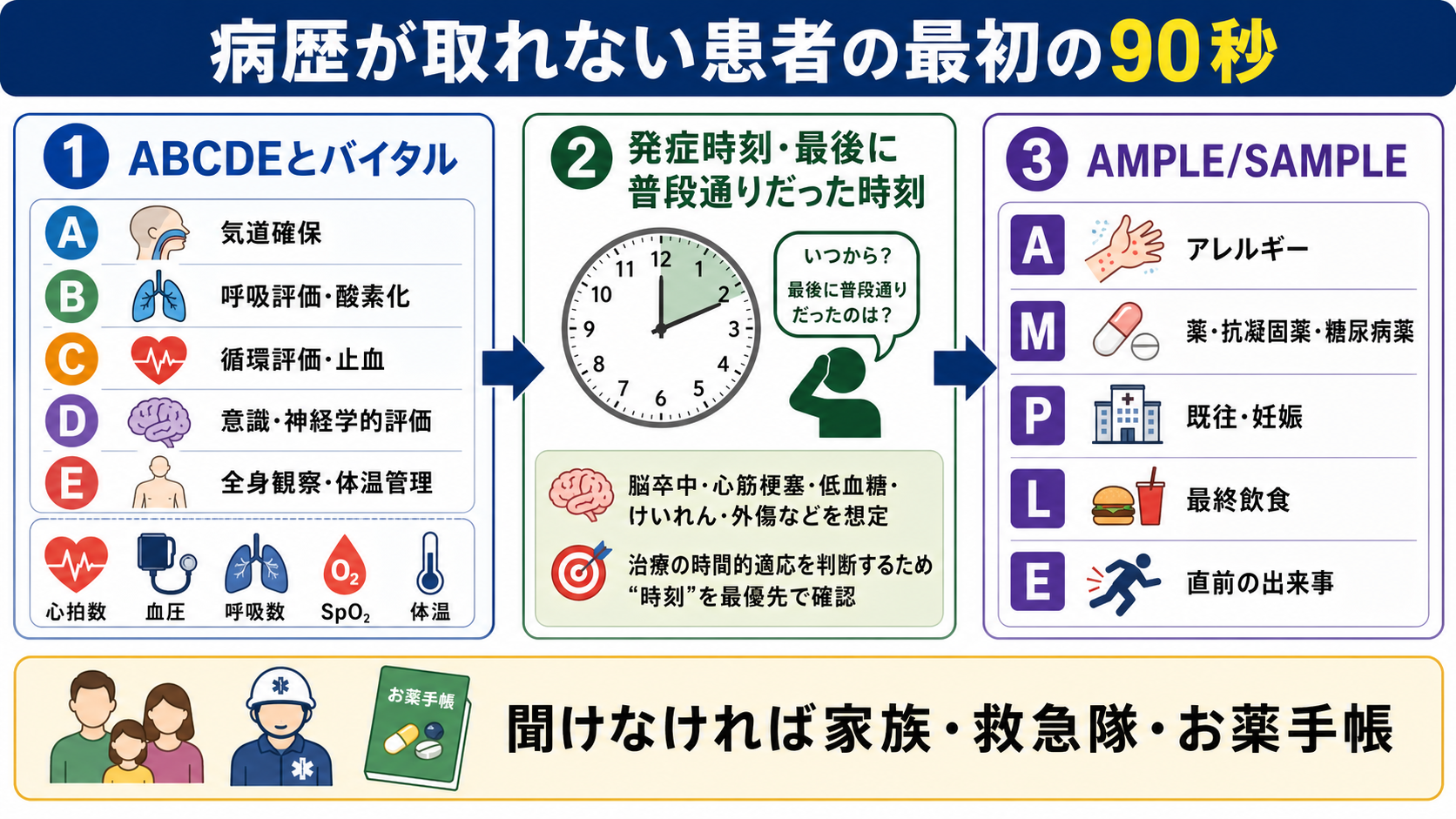
- 病歴が取れない患者では、詳しい問診より先に ABCDE、バイタル、意識レベル、血糖 を確認し、生命危機を処置しながら情報を集める[1][7][8]。
- 最初に聞くのは「主訴」よりも、発症時刻、最後に普段通りだった時刻、直前の出来事、薬剤、アレルギー、既往、妊娠可能性、最終飲食 である。これは脳卒中、心筋梗塞、敗血症、外傷、中毒、低血糖、緊急手術・鎮静の判断に直結する[3][6][9]。
- 本人から聞けなければ、家族、救急隊、同伴者、施設職員、紹介状、お薬手帳、薬袋、スマートフォンの緊急情報 を情報源にする。救急隊の経過は、発症時刻、現場状況、搬送中のバイタル変化を含むため優先度が高い[7][9]。
- 聞く型は、全例で AMPLE/SAMPLE、痛みや胸腹部症状では OPQRST を使う。聞けた項目と聞けなかった項目を明示して、再評価で埋める[9][10]。
- 日本では意識レベルを JCSとGCS の両方、または少なくとも施設標準の尺度で共有する。JCS 1でも意識障害として扱うべき状況があり、軽く見ない[3][4]。
判断の型
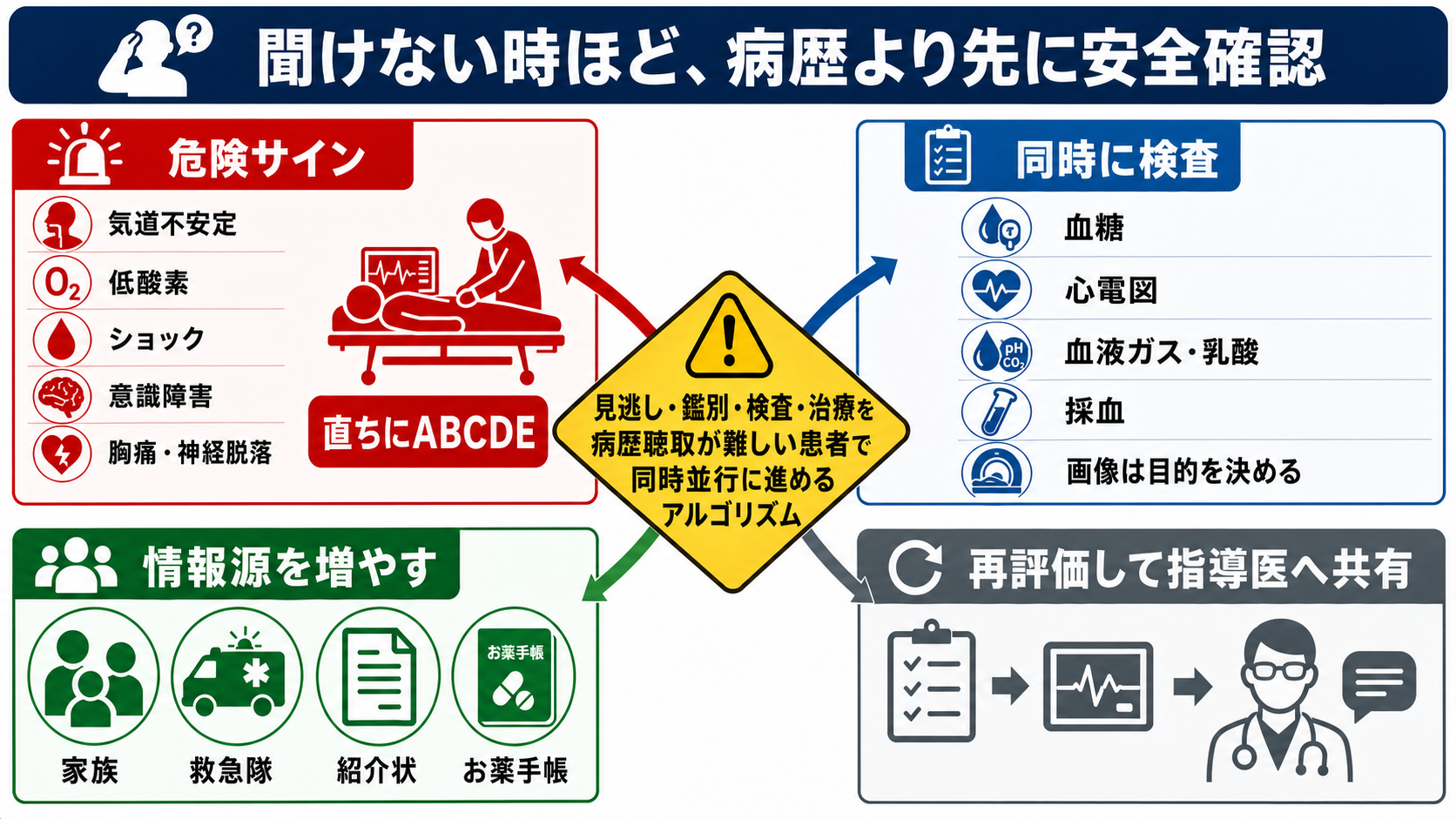
- 安全確保: まずABCDE、バイタル、SpO2、体温、意識レベル、血糖を確認する。異常があれば問診を止めずに、処置・モニター・応援要請を同時に行う[1][7][8]。
- 時刻を押さえる: 「いつから」「最後に普段通りだったのはいつか」「発見時の状態」を最優先で確認する。脳卒中、けいれん、失神、外傷、敗血症、急性冠症候群では時間情報が治療選択に関わる。
- AMPLE/SAMPLEで最低限をそろえる: Allergy、Medication、Past history/Pregnancy、Last meal、Eventを聞く。SAMPLEではSigns/Symptomsを先頭に置く。
- 症状が話せるならOPQRST: Onset、Provocation/Palliation、Quality、Region/Radiation、Severity、Time courseを短く聞く。胸痛、腹痛、頭痛、背部痛、四肢痛で特に有用。
- 情報源を増やす: 本人だけで完結させない。家族、救急隊、施設、かかりつけ、紹介状、薬剤情報を同時に集める。
- 要約して再評価: 「いま分かっていること」「不明なこと」「危険サイン」「次に確認すること」を上級医へSBARで共有する[7]。
初期対応
- 到着直後に、名前・反応・発語の有無を見ながら気道と意識を同時に評価する。はっきり話せない、嗄声、喘鳴、泡沫状痰、嘔吐、顔面外傷があれば気道リスクとして扱う。
- 最初の一言は「いつからですか」より、状況に応じて「最後に普通に会話できたのはいつですか」「倒れる前に何をしていましたか」「薬は何を飲んでいますか」を優先する。
- 意識障害、けいれん後、冷汗、ふらつき、異常行動、ろれつ困難では、低血糖を鑑別に入れて迅速血糖を確認する。PMDAの重篤副作用マニュアルでも低血糖は意識障害・けいれん・異常行動を来しうる副作用として扱われている[6]。
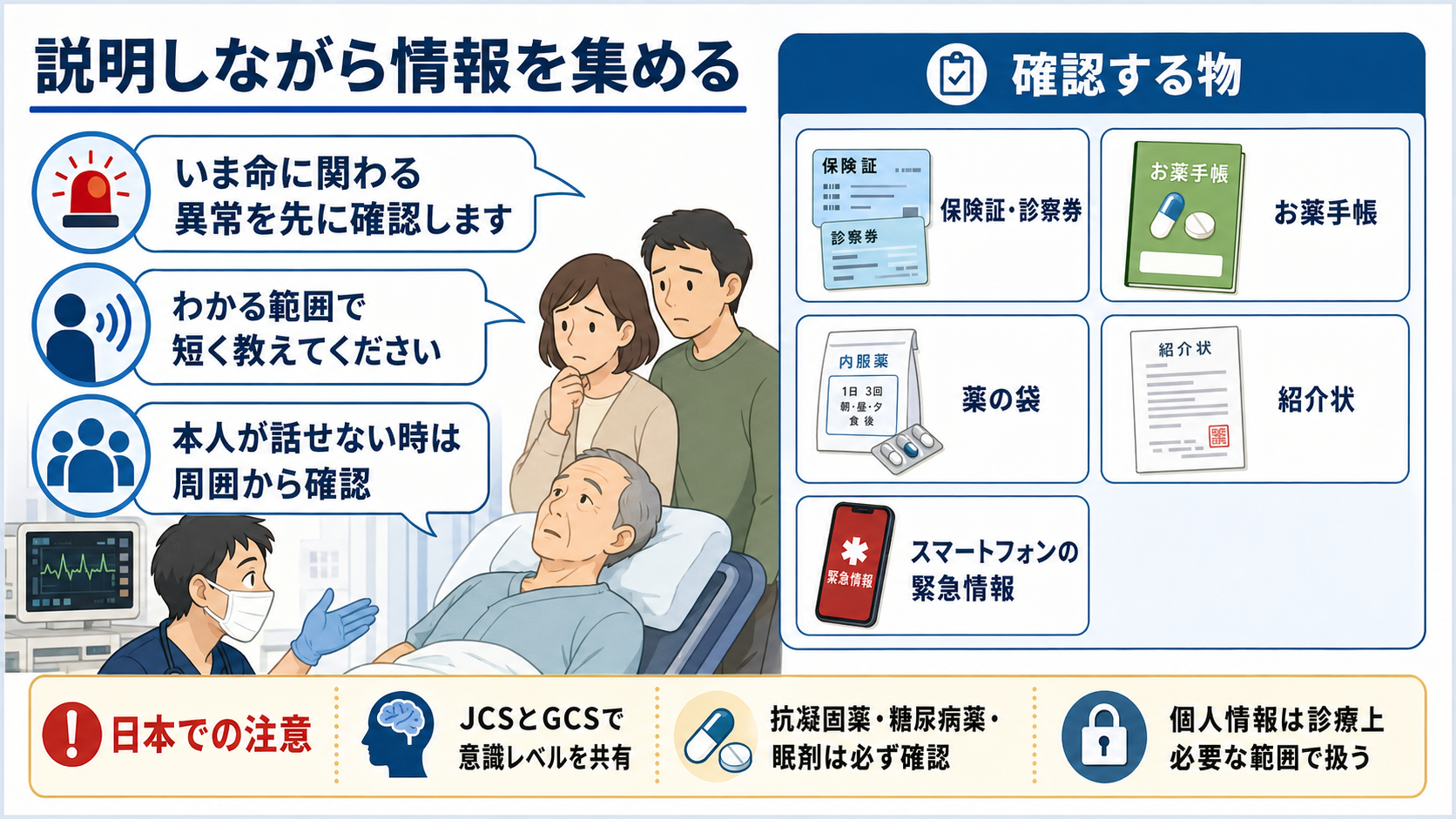
- 服薬確認では、薬剤名が言えない場合でも「お薬手帳」「薬袋」「一包化の袋」「施設の薬剤表」「スマートフォンの写真」を探す。抗凝固薬、抗血小板薬、糖尿病薬、降圧薬、抗てんかん薬、睡眠薬、向精神薬、オピオイド、免疫抑制薬は優先して確認する[5]。
- 本人に説明できる状態なら、「命に関わる異常を先に確認します。分かる範囲で短く教えてください」と伝える。説明は協力を得るためであり、詳細な同意取得を長引かせて初期対応を遅らせない。
鑑別・見逃し
| 優先度 | 疾患・状態 | 見逃さない理由 | 手がかり |
|---|---|---|---|
| 高 | 気道閉塞、低酸素、ショック | 病歴より先に介入が必要 | 発語不能、SpO2低下、頻呼吸、冷汗、末梢冷感、血圧低下 |
| 高 | 脳卒中、頭蓋内出血、けいれん後 | 発症時刻と最後に普段通りだった時刻が治療選択に関わる | 片麻痺、共同偏視、失語、突然発症、抗凝固薬 |
| 高 | 急性冠症候群、大動脈解離、肺塞栓 | 痛みの性状や放散だけでなく危険因子と発症状況が重要 | 胸背部痛、失神、呼吸困難、冷汗、血圧左右差 |
| 高 | 低血糖・高血糖緊急症 | 問診不能の原因そのものになり、可逆的 | 糖尿病薬、食事摂取不良、腎機能低下、冷汗、異常行動[6] |
| 高 | 中毒・薬剤性 | 眠剤、アルコール、オピオイド、抗コリン薬などは病歴聴取を妨げる | 薬袋、空包、瞳孔、呼吸数、同居者情報 |
| 中 | 敗血症、髄膜炎、熱中症 | 発熱がなくても重症化しうる | 体温異常、頻呼吸、意識変容、皮疹、感染巣 |
| 中 | 外傷・虐待・転倒 | 本人が説明できず、受傷機転が不明なことが多い | 救急隊情報、衣類損傷、皮下出血、抗凝固薬 |
検査
| 検査 | 目的 | 注意点 |
|---|---|---|
| バイタル、SpO2、体温、意識レベル | 悪化リスクを早期に拾う | NICEは初期評価で心拍数、呼吸数、収縮期血圧、意識レベル、酸素飽和度、体温を最低限記録することを推奨している[8] |
| 迅速血糖 | 問診不能・意識障害の可逆的原因を拾う | 低血糖症状は非特異的で、異常行動やけいれんとして出ることがある[6] |
| 心電図 | 胸痛、呼吸困難、失神、ショック、意識障害の鑑別 | 症状を語れない高齢者・糖尿病患者ではACSを除外しにくい |
| 血液ガス、乳酸 | 低酸素、換気不全、循環不全、代謝異常の把握 | 採血結果待ちでABCDEを遅らせない |
| 採血、尿検査、薬毒物関連検査 | 感染、貧血、電解質、腎機能、薬剤性の評価 | 施設で使える検査と結果時間を把握する |
| CT、超音波、X線 | 頭蓋内病変、外傷、肺疾患、腹部疾患の確認 | 画像は「何を除外したいか」を決めて依頼する |
治療・マネジメント
- 病歴聴取が難しい時ほど、問診を完璧にしてから処置する のではなく、ABCDEで生命危機を処置しながら最小限の病歴を集める[7]。
- 低酸素、ショック、けいれん、重度低血糖、重症外傷、敗血症疑い、急性冠症候群疑い、脳卒中疑いでは、早期に上級医へ共有し、チームで役割分担する。
- 薬剤確認は診断と安全確保の両方に重要である。抗凝固薬は頭部外傷・出血、糖尿病薬は低血糖、眠剤・向精神薬・オピオイドは意識障害や呼吸抑制、免疫抑制薬は重症感染の評価に関わる[5][6]。
- 鎮痛・鎮静・処置が必要な時は、最終飲食、アレルギー、内服薬、既往、妊娠可能性を確認する。確認できない場合は「不明」と明記し、リスクを上級医と共有する。
- 日本での注意: JCSは国内の救急・病棟で共有されやすいが、国際的にはGCSやAVPUが多く使われる。救急隊・院内・転院先で尺度が違う場合は、数値だけでなく「開眼、発語、従命、痛み刺激への反応」を言葉で補う[3][4]。
- 日本での注意: 薬剤名・適応・用量・禁忌は国や製品で異なる。救急で薬剤性を疑う時は、PMDAの医療用医薬品情報検索や添付文書、患者向医薬品ガイドで国内製品情報を確認する[5]。
図解
指導医に確認するポイント
- この患者で、病歴聴取より先に処置すべきABCDE異常はあるか。
- 発症時刻、最後に普段通りだった時刻、発見状況は治療方針に影響するか。
- 抗凝固薬、糖尿病薬、睡眠薬、向精神薬、オピオイド、免疫抑制薬の確認は十分か。
- 画像検査は「何を除外するためか」が明確か。
- 本人から聞けない情報を、家族・救急隊・施設・かかりつけに誰が確認するか。
患者説明
- 「いまは詳しい原因を決める前に、呼吸、循環、意識、血糖など命に関わる異常を先に確認しています。」
- 「ご本人が話しにくい状態なので、分かる範囲で、いつから、普段通りだった最後の時刻、飲んでいる薬、アレルギー、持病を教えてください。」
- 「お薬手帳、薬の袋、紹介状、スマートフォンの緊急情報があれば確認します。診療に必要な範囲で扱います。」
- 「今の時点で分からないことは、不明として扱い、安全側に確認を進めます。」
ピットフォール
- 詳細な現病歴にこだわり、低酸素、ショック、低血糖、けいれん、脳卒中、ACSを見逃す。
- 「本人が話せない」ことを情報不足のまま放置し、救急隊や家族が帰ってから重要情報を聞き逃す。
- 発症時刻だけ聞いて、最後に普段通りだった時刻 を確認しない。
- 「薬はありません」という返答で止め、実際の薬袋・お薬手帳・施設薬剤表を確認しない。
- JCSやGCSの数字だけを申し送り、具体的な反応を共有しない。
- せん妄、認知症、酩酊、精神症状として片づけ、低酸素、低血糖、感染、頭蓋内病変、中毒を除外しない。
関連ノート
- MOC|救急・初期対応
- 関連ノート候補(未作成): ショック患者を見たら最初に何をするか
- 関連ノート候補(未作成): 意識障害を見たら最初に何を確認するか
- 関連ノート候補(未作成): 救急外来で血糖をいつ測るか
- 関連ノート候補(未作成): 救急隊からの申し送りで何を聞くか
MOC更新候補
- MOC|救急・初期対応 に「ABCDE・一次評価」配下の記事として追加候補。
- MOC|医療安全・法律・倫理.md(本サイト外) に「本人から同意・病歴が得にくい場面の安全確認」として関連候補。
- MOC|薬剤・処方・副作用.md(本サイト外) に「救急で薬剤情報を確認する場面」として関連候補。
参考文献
[1] 日本蘇生協議会. JRC蘇生ガイドライン2020. https://www.jrc-cpr.org/jrc-guideline-2020/
[2] 日本救急医療財団心肺蘇生法委員会 監修. 改訂6版 救急蘇生法の指針2020 医療従事者用. へるす出版; 2022. DOI: https://doi.org/10.32209/9784867190357
[3] 日本救急医学会. 医学用語解説集: 意識障害. https://www.jaam.jp/dictionary/dictionary/word/1025.html
[4] 山口陽子, 田中博之. 救急救命士らが現場でJapan Coma Scale(JCS)=1と判定した症例は意識障害として扱うべきである. 日本臨床救急医学会雑誌. 2016;19(1):21-28. DOI: https://doi.org/10.11240/jsem.19.21
[5] 独立行政法人 医薬品医療機器総合機構. 医薬品や医療機器等の情報を調べる. https://www.pmda.go.jp/search_index.html
[6] 独立行政法人 医薬品医療機器総合機構. 重篤副作用疾患別対応マニュアル(医療関係者向け): 低血糖. https://www.pmda.go.jp/safety/info-services/drugs/adr-info/manuals-for-hc-pro/0001.html
[7] Resuscitation Council UK. The ABCDE Approach. Updated July 2024. https://www.resus.org.uk/library/abcde-approach
[8] National Institute for Health and Care Excellence. Acutely ill adults in hospital: recognising and responding to deterioration. NICE guideline CG50. https://www.nice.org.uk/guidance/CG50
[9] Zemaitis MR, Planas JH, Waseem M. Trauma Secondary Survey. StatPearls. Updated July 25, 2023. https://www.ncbi.nlm.nih.gov/books/NBK441902/
[10] University of Florida College of Medicine - Jacksonville. Pain Assessment and Management Initiative (PAMI): Basics of Pain Assessment and Management. https://pami.emergency.med.jax.ufl.edu/e-learning-modules/
更新ログ
- 2026-04-27: 初版作成。